CTで「肺に影」と言われた方へ
3か月後に再検査と言われたけれど、本当に待って大丈夫?
呼吸器外科医の視点で“いま知りたいこと”を整理
はじめに
健康診断や人間ドック、あるいは別の目的で撮影した胸部CTで「肺に影があります」「小さいので3か月後にもう一度CTを撮りましょう(経過観察)」と言われた――この瞬間から、頭の中が“肺がん”でいっぱいになる方は少なくありません。
- これって肺がんなの?
- 肺がんだとしたら待っている間に進行しない?
- 今すぐ手術をした方がいい?
- どこに相談すればいい?
この記事では、「経過観察と言われている人」が一番知りたいポイントを、専門用語に偏りすぎない形でまとめました。結論を先に言うと、経過観察は多くの場合で医学的に合理的です。一方で、“同じ経過観察”に見えても、画像所見(肺の影の性状)によっては早めの判断が望ましいケースもあります。大切なのは「待つ/待たない」を感覚で決めるのではなく、画像所見と患者さん自身のリスクを踏まえて納得できる判断を得ることです。
この記事の読み方
時間がない方は、まず次の3点だけ押さえてください。
1)影=肺がんというわけではない(良性や炎症の可能性もある)
2)「3か月後」は“放置”ではなく、変化を見て良性・悪性を見分けるための期間
3)ただし影のタイプによっては待つのではなく、早めに呼吸器外科専門医に相談して手術を含めた治療方針を決めた方が良い場合もある
1. まず整理:「肺に影」とは何を指す?
医療現場で「影」と言うと、CT上の“肺の白っぽい変化”の総称であり、原因は1つではありません。大きく分けると次のようなタイプがあります。
A)すりガラス影(淡い白さで肺の構造が透けて見える)
B)結節影(丸い/楕円形の小さな塊として見える)
C)浸潤影・炎症影(肺炎などで広がりを持つ影)
D)線状影・瘢痕(過去の炎症の痕が線や索状に残る)
E)無気肺・換気不良(部分的に空気が減って白く見える)
F)血管や骨・心臓の重なりによる見え方(読影条件で印象が変わることも)
同じ「影」でも、A〜Fで意味がまったく違います。まずは自分の影がどのタイプに近いのかを把握することが第一歩です。
2. CTは肺がんに強い検査。でも“確定診断”ではない
CTは、肺の状態を薄い輪切り画像として表示できるため、胸部レントゲンよりも小さい変化を見つけやすいのが特徴です。とくに肺は空気を多く含む臓器なので、CTでは「白さ(濃度)」の違いが出やすく、数ミリの結節や淡いすりガラス影も描出できます。
ただし、CTは“見つける・疑う”検査です。画像だけで100%がんと断定することはできません(確定には組織を採取し、病理検査が必要)。一方で、経験豊富な呼吸器外科医が画像を確認すると、形・内部・経時的な変化などから悪性の可能性を高い精度で推定できるケースがあるのも事実です。ここが「経過観察中の不安」を減らす鍵になります。
3. なぜ「3か月後にCT」になるのか:経過観察の医学的な意味
経過観察と言われると「何もしないで待つ」感じがして不安になりますが、本質は逆です。経過観察は“時間を使った鑑別診断”です。
肺の影は、良性ならそのまま消えたり、小さくなったり、長期間形が変わらなかったりします。一方で、悪性の可能性が高い影は、時間とともに大きくなる・濃くなる・形の変化することが多いです。その変化を確認する期間は、短すぎても長すぎてもいけません。
3か月という期間がよく選ばれる理由は次のバランスです。
- 炎症など一時的な変化が落ち着くのに必要な期間
- 増大する病変ならば変化を捉えやすい期間
- 多くの小さな病変で、3か月の間に“取り返しがつかないほど”進行する可能性が高くない期間(もちろん例外はあります)
※”3か月”は万能ではありません。影の種類や背景(喫煙歴、既往歴、免疫状態など)で、1か月・6か月・1年など別の間隔が適切な場合もあります。
4. 経過観察で“見ている”のは何?(大きさだけではない)
「大きくなったかどうか」だけが判断材料ではありません。実際には次の複数項目を総合評価します。
- サイズ:直径だけでなく、体積(3D)として増えているか
- 濃度:淡い影が濃くなる、内部が充実してくる
- 形:境界が滑らか→不整、分葉、棘状(スピキュラ)
- 周囲との関係:胸膜の引き込み
- 数:単発か多発か
- 分布:肺のどの部位か
- 過去画像との比較:昔から同じ場所にあるか
この「総合評価」を文章(画像レポート)だけでなく、CT画像そのものを見て行うことが重要です。
5. 図1.2 のように“早期に見つかる影”で多い相談
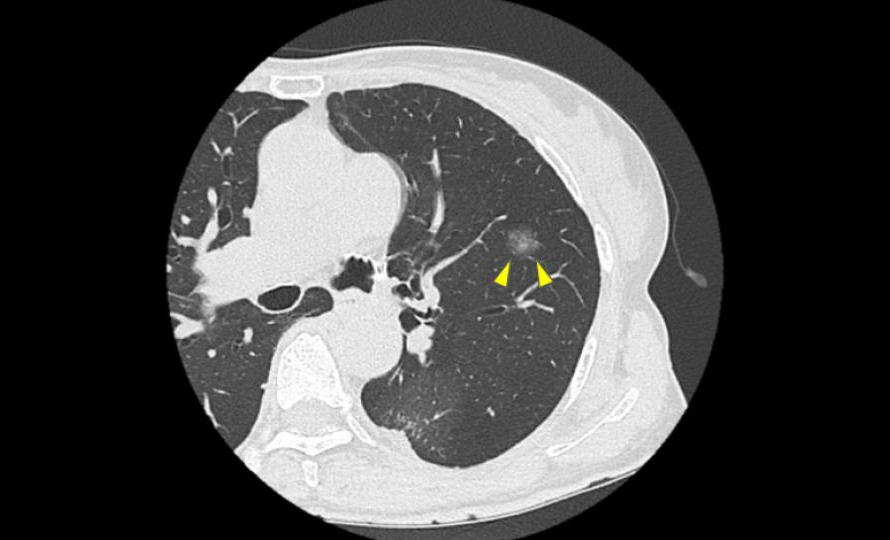
図1
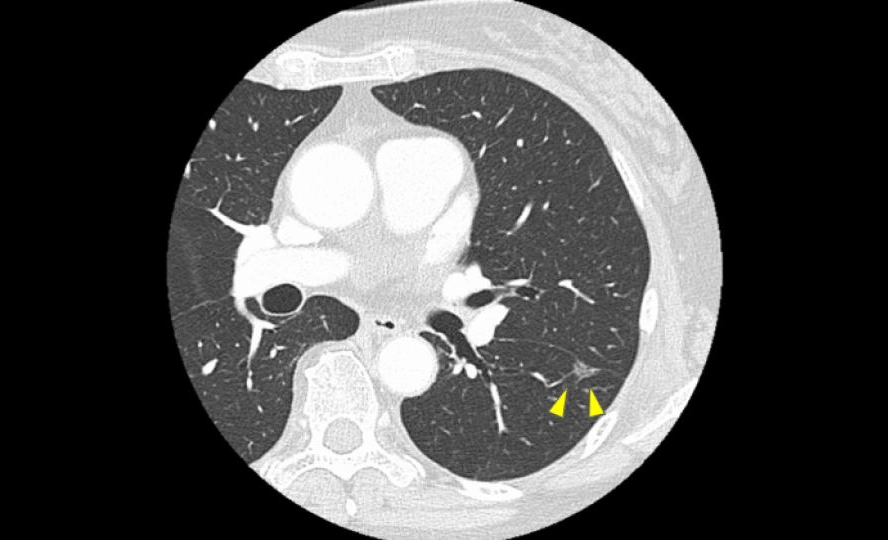
図2
近年はCTで、症状が出る前の小さな影が見つかることが増えています。というより、初期の肺がんでは症状が出ないことが多いです。この段階では「すぐ治療」ではなく「まずはCTで経過観察」と言われることも珍しくありません。
ここで起きやすい問題が2つあります。
①説明が短く、不安が残る。がんの可能性があるのか?それなら急がなくていいのか?
②“同じ経過観察”でも、医師がそう判断した理由が良くわからない。影の性状によって経過観察が妥当なのか手術が良いのか、次の一手が違うのに、そこが伝わりにくい
だからこそ、経過観察中の方ほど「経験豊富な呼吸器外科専門医によるCT画像の評価」が価値を持ちます。CTで経過観察をされている段階では、実際に日々肺がん手術を担当している呼吸器外科専門医の眼が入ることは少ないのが現状です。
「CTで経過観察と言われたけれど、肺がん手術を専門としている呼吸器外科医に一度しっかり見て欲しい」
「肺がんの可能性があるなら、手術も含めて検討したい」
「白黒はっきりつけたい」
このような相談が当クリニックへ多く寄せられています。
実際に手術にならずとも、一度肺がん治療を専門とする呼吸器外科医の眼を通しておくことは患者さんにとって安心材料になると思います。これまでに見てきたCT画像の数が圧倒的に多く、画像所見と実際に手術を行った結果が自身の中で結びついているためです。
ちなみに、先ほど示した図1、2に関しては手術を行い、病理検査の結果いずれも「肺癌」と診断されました。
6. 「待っていい影」と「早めに判断したい影」:一般的な考え方
以下は一般論です。最終判断は医師の判断によります。
待ってよいことが多い場合(経過観察が合理的なことが多い)
- 非常に小さい影
- 炎症を示唆する所見が強い
- 過去画像と比べて長期間変化がない
早めに専門的な評価が望ましい場合(「ただ待つ」より方針をはっきりさせたい)
- 増大している
- 淡い影が濃くなってきた、充実成分が増えた
- 境界が不整、棘状、胸膜の引き込みを認める
- 単発で、形態的に悪性が疑わしい
- 喫煙歴が長い、家族歴がある、過去にがん治療歴がある
- この“仕分け”を丁寧に行うことが、不安・不必要な侵襲的な検査を減らします。
重要なことは、肺の影が結果的に肺がんであってもそうでなくても、最終的にどのようにして肺の影を解決するかを明確に道筋をつけ、患者さんに不利益のないように、納得してもらえる方針をわかりやすく説明して一緒に決定することです。
7. 追加検査はいつ必要?
経過観察だけで十分なことも多い一方、次のような場合は追加検査が検討されます。
- 肺がん治療を専門とする呼吸器外科医が見て、CTで悪性の可能性が高いと判断
- 経時で増大・濃度増加がある
- 手術を含む治療方針を決める必要がある
代表的な検査の位置づけ
- PET-CT:他臓器への転移の有無など(小さすぎると評価が難しいことも)
- 気管支鏡検査:病理診断を得るため(病変の場所、大きさによっては正確に組織を採取できないことも。比較的侵襲の高い検査。)
重要:検査には得意不得意があり、“とりあえず全部やる”のが最適とは限りません。画像所見と目的(何を知りたいか)で選びます。
8. 「CTだけでも判断できる?」
結論:CTだけで確定診断(がんと言い切る)はできません。ただし、CTだけで「悪性の可能性が高い/低い」をかなりの精度で推定できるケースはあります。
この差は、画像の読み取りの深さにあります。呼吸器外科医は「手術でどう切るか」「周囲構造とどう関係するか」まで含めて見ているため、結節の形態・胸膜・血管・気管支との関係を立体的に評価します。
その結果、「この所見なら、経過観察でよい」「この所見なら、早めに手術を含めて方針を決めた方がよい」という提案ができます。
9. 経過観察中の不安を減らすためのチェックリスト
□ 影のタイプ(すりガラス影/結節/炎症)について説明があったか
□ サイズ(mm)と場所を教えてもらったか
□ 過去画像との比較をしたか(以前のCTやレントゲン)
□ 次のCTまでの期間の理由を説明されたか
□ 変化があった場合の次の手(追加検査や紹介先)まで確認できているか
経過観察をするからには、次回の経過観察までの間に患者さんが不安にならないような説明をする必要があります。
10. 被ばくは心配?低線量CTは?
被ばくは気になるポイントです。胸部CTの線量は撮影条件で異なります。低線量CTは線量を下げて撮影する方法で、スクリーニング等で用いられることがあります。
大切なのは、被ばくをゼロにすることではなく、「検査の利益(見落としを減らす、適切な判断を早める)が上回る状況で適切に使う」ことです。経過観察のCT間隔は、このバランスも考慮して決めます。気になる方は、撮影条件(低線量の可否)も含めて相談するとよいでしょう。
11. 「早期に判断する」ことの価値:小さいうちにできる選択
もし悪性が疑われる場合でも、早い段階で判断できれば、治療の選択肢が広がることがあります。手術で切除しなければならない肺が小さく済めば、肺機能が温存されることになります。逆に、必要以上に急いで侵襲的検査や手術に進むと、過剰治療になることもあります。
つまり、目指すべきは「早く正しく方針を決める」ことです。
12. 受診のタイミング:こんな時は早めに相談を
- 次回CTまでの説明がほとんどなく不安が強い
- 影が増大した、濃くなったと言われた
- 喫煙歴がある、自分は喫煙しなくても家族が喫煙している
- “様子見”が半年以上続いていて、方針が定まらない
- 画像そのものを専門家に見てほしい
「待つしかない」と思い込まず、納得できる判断を得ることが重要です。
13. 当院でできること(経過観察中の方のために)
当院では、経過観察中の方に対して、まずCT画像を詳細に確認し、次のいずれかを明確にします。
- 安心して経過観察を継続できる根拠の提示
- 追加検査が必要な場合の理由と優先順位の整理
- 治療を検討すべき場合の選択肢の提示(過剰な検査や治療は避ける)
※すべての方が治療対象になるわけではありません。繰り返しになりますが、肺の影に対する適切な方針を一緒に決めることが目的です。
14. よくある質問
-
CTで影と言われたら肺がんですか?
-
必ずしもそうではありません。炎症や良性結節などの可能性もあります。
-
CTは3か月後と言われたが、1か月後ではだめですか?
-
影のタイプによります。変化を見たい場合は、ある程度の期間が必要です。
-
待っている間に進行しませんか?
-
多くの初期病変では3か月で急激に悪化する可能性は高くありませんが、例外はあります。CT画像所見でリスクを評価します。
-
CTだけでがんと断定できますか?
-
断定(確定)するには病理診断が必要です。病理診断をするにはがん細胞を何かしらの方法(気管支鏡で病変の一部を採取する生検、もしくは手術による腫瘍摘出術→こちらは治療も兼ねており、診断的治療と呼びます。)で採取する必要があります。ただしCT画像から悪性の可能性を推定することはできます。
-
すりガラス影はがんですか?
-
炎症など良性のことも多いです。経時的な変化や呼吸器外科医による判断が重要です。
-
影が消えることはありますか?
-
炎症性の影は消えることがあります。結節は消えにくい場合もあります。
-
PETは受けた方がいいですか?
-
影の大きさや性状で有用性が変わります。小さいと評価が難しいこともあります。全く別の腫瘍が偶然見つかることがあります。
-
造影CTは必要ですか?
-
通常肺がんの診断に造影CTが必要になることは稀です。
-
気管支鏡は痛いですか?
-
CT検査などと比較するとしんどい検査です。口から空気の通り道へ管を入れて検査をしますが、空気の通り道はお茶が一滴入っただけでむせるような敏感な場所ですのでしんどいです。鎮静剤を使用することもありますが全身麻酔ではないため、むせることを防ぐことはできません。また、肺の奥に行けば行くほど気管支は細くなるため、カメラが届きにくく、せっかく検査したのに病変まで届かないことがあります。
-
影が多発しています。がんですか?
-
多発は炎症や良性のこともありますが、数だけではなく影の性状を見て判断します。
-
喫煙歴があると危険ですか?
-
喫煙をしていると、あらゆるがんのリスクが高くなります。また肺気腫の原因となります。
-
家族に肺がんがいました。心配です。
-
遺伝することが強く示唆されているわけではありませんが、そのご家族と同じ環境(受動喫煙、大気汚染など)にいることで肺がんを発症する可能性はあるため、定期的な検査をおすすめめします。
-
CTの被ばくが心配です。
-
必要性と放射線量のバランスが重要です。低線量CTの可否も含めて相談できます。
-
経過観察が半年続いています。大丈夫でしょうか?
-
影のタイプによっては長期的な観察が合理的な場合もあります。経過観察するに値するしっかりとした理由があれば問題ないと思いますが、ご心配であれば一度お気軽に当クリニック医師へご相談ください。
-
症状がないのに肺がんはありますか?
-
初期の段階では無症状でたまたま見つかることがむしろ多いです。ごく早期の段階で肺がんを見つけたい場合は、低線量CT検査を受けられることも良いと考えます。
-
レントゲンで異常なしでしたが心配なのでCT検査を受けようか悩んでいます。
-
小さい影や、肋骨や心臓の裏に病変があった場合はどうしてもレントゲンでは見えないことがあります。CT検査の方が肺がんは見落としが少なく早期の段階でも見つけられる可能性が高いので、やはり何か症状がある場合や、早期に肺がんを見つけたい場合は低線量CTを検討すると良いと思います。
-
何科を受診すればいいですか?
-
肺がんとなった場合は最終的に手術が必要となるため、肺がん治療を専門とする呼吸器外科医のいる呼吸器外科を受診することをおすすめします。手術にならなくとも、呼吸器外科を受診するとよいです。
-
セカンドオピニオンは先生に失礼でしょうか?
-
全く失礼ではなく、患者さんに与えられた権利です。実際の医療現場では嫌な顔をする医師はいると思いますが、個人的にはそういう医師にご自身の大事な身体を診てもらう必要はないと思います。
-
相談のときに何を持って行けば良いですか?
-
何もなくても対応できますが、直近で撮られたCT画像データ(CD-R)がありますと、再度CT検査を受けずに済みます。追加で、放射線レポート、過去の画像、紹介状がありましたら大変役立ちますが必須ではございません。
-
受診すべきタイミングは?
-
いつでもお気軽に、お電話、LINE・メールによる無料相談からご連絡ください。特に、不安が強い、説明が不足していると感じる、増大・濃度増加がある、方針が定まっていない場合は早めにご相談ください。
15. まとめ
・影=肺がんではない
・経過観察は“時間を使った鑑別”で、合理的であることも多い
・ただし影のタイプによっては早めに手術を含めて方針を決めた方がよいことがある
・大切なのは、肺がん治療を専門とする呼吸器外科医を交えて画像を丁寧に評価し、根拠のある説明を行い、患者さんに現状を良く理解していただくこと。
経過観察中で不安がある方へ
当院では、早期肺がんの日帰り手術に加え、肺がんの適切な診断にも力を入れています。診断から治療方針の検討まで、肺がん治療を専門とする呼吸器外科医と麻酔科医が連携し、患者さまの状態に応じた判断を行っています。
「今は経過観察しかないと言われたが、本当にそれでよいのか不安がある」
「このまま様子を見ていて大丈夫なのか判断に迷っている」
このようなお悩みを抱えている方は少なくありません。外科医の視点でCT画像を丁寧に再評価することで、経過観察を継続すべきか、追加検査や治療を検討すべきかがより明確になる場合があります。
ご来院が難しい方に向けて、24時間対応の無料メール相談・LINE相談もご用意しております。肺の陰影や肺がんについて不安がある場合には、お一人で抱え込まず、まずはお気軽にご相談ください。
付録A:CT画像データ(CD-R)を用意する方法
1)CTを撮影した施設の受付窓口で「CT画像データをCD-Rでください」と伝える
2)あわせて「CTの読影レポート(CTの結果)」「紹介状」も希望と伝える
3)過去のCTやレントゲンがあれば、それも同時に依頼する
CT画像データだけでしたら病院の受付事務員とのやりとりだけで入手可能なことが多いので、お気軽に訪ねてみてください。
付録B:主治医に聞くと整理できる5つの質問
1)影は「すりガラス影」か「結節」か「炎症」か?
2)大きさは何mmで、場所は肺のどのあたりにある?
3)過去画像と比べて変化はある?
4)CTを3か月後に再度撮影する理由は?
5)増大・濃度増加があった場合の次の検査、治療は?
この5つの質問で「待つ、経過観察をする」間の不安が少し少なくなります。
最後に(不安な方へ)
経過観察中の一番のつらさは、「何が起きているのか分からないまま時間が過ぎること」です。CT画像を丁寧に評価し、根拠を言葉にして整理すれば、多くの方は“必要以上の不安”から解放されます。待つべきものは待ち、判断すべきものは早めに判断する――そのために、肺がん治療を専門とする呼吸器外科医によるCT画像の再評価を活用してください。
東京日本橋周辺に限らず、不安を整理したい方は、CT画像をご用意のうえご相談ください。遠方の方も、ご連絡の上でCD-Rを送付いただけましたら、まずは画像評価の結果をもとに今後の方針を一緒に考えます。